Fakten zur Makulaödem Behandlung
| Behandlungsmethode | Navilas-Lasersystems, IVOM (Intravitreale operative Medikamentenapplikation) |
|---|---|
| Behandlungsdauer | ca. 10 Minuten |
| Aufenthalt | ambulant |
| Narkose | örtliche Betäubung |
| Kosten | je nach Behandlungsmethode |
Die Erkrankung
Die Stoffwechselerkrankung Diabetes mellitus bringt bei vielen betroffenen Patienten Folgeerkrankungen mit sich. Zu einer der häufigsten Folgeerkrankungen, die die Augen betreffen, zählt neben der Diabetischen Retinopathie das Diabetische Makulaödem (DMÖ). Ohne fachgerechte Behandlung kann das Diabetische Makulaödem zur Erblindung führen.
Im Verlauf einer Zuckerkrankheit werden die Blutgefäße im Auge häufig undicht. In der Folge stellen sich Schwellungen an der Makula (dem Bereich des schärfsten Sehens) ein und bedingen hier Gewebeschädigungen, die das scharfe Sehen empfindlich beeinträchtigen können. Gelangt in der Konsequenz Flüssigkeit in das umliegende Gewebe der Netzhaut, leiden meistens sowohl das Sehvermögen des betroffenen Patienten als auch dessen Lebensqualität.
Frühe Stadien des Diabetischen Makulaödems verlaufen für den Patienten oftmals beschwerdefrei. Betroffene registrieren daher zunächst keinerlei Verschlechterung ihrer Sehkraft. Vor diesem Hintergrund stellen sich regelmäßige augenärztliche Kontrolluntersuchungen für Patienten, die an Diabetes mellitus leiden, als immens wichtig dar. Obgleich es unverzichtbar ist, dass betroffene Patienten ihre Zucker- und Blutdruckwerte bestmöglich einstellen lassen, kann eine angepasste Umstellung der individuellen Stoffwechselsituation bereits aufgetretene Sehbeeinträchtigungen nicht mehr beheben.
Prof. Dr. Marcus Kernt ist Experte für die Behandlung des Makulaödems auf info Medizin.
Erfahrungen und Bewertungen unserer Patienten
Behandlung des Makulaödems
Frühe Stadien des Diabetischen Makulaödems lassen sich häufig effektiv durch den Einsatz von Lasertherapie behandeln: Undicht gewordene Blutgefäße können unter dem Einfluss der Laserstrahlung wieder abgedichtet werden. Bei vielen Patienten gehen in der Folge Schwellungen der Netzhaut zurück und die Sehkraft nimmt wieder zu. Die im Behandlungsrahmen eingesetzten Laserstrahlen treffen in unmittelbarer Nähe desjenigen Bereiches auf das Auge, der für das schärfste Sehen verantwortlich ist. Daher ist ein äußert präziser Lasereinsatz für den Behandlungserfolg von größter Bedeutung. In unserer Praxis greifen wir vor diesem Hintergrund auf eine navigierte Netzhautlasertherapie unter Einsatz des Navilas-Lasersystems zurück. Dieses Lasersystem ist das gegenwärtig einzige System zur Netzhautbehandlung, das mit einem sogenannten Eyetracking ausgestattet ist und die Präzision der Behandlung somit deutlich optimiert. Findet die Laserbehandlung des Diabetischen Makulaödems in frühem Stadium der Erkrankung statt, ist eine langfristige Stabilisierung möglich. Vor allem bei Diabetes-Patienten sind regelmäßige augenärztliche Kontrollen mit Prüfung des Augenhintergrundes deshalb besonders wichtig.
In fortgeschrittenen Stadien des Diabetischen Makulaödems ist die Sehkraft des Patienten im Regelfall bereits in Mitleidenschaft gezogen. In diesem Fall kann eine Lasertherapie alleine meist keine ausreichenden Behandlungserfolge mehr erzielen. Für betroffene Patienten stehen daher seit einigen Jahren medikamentöse Wirkstoffe zur Verfügung, die unmittelbar am Glaskörper des Auges wirken. Die Wirkstoffe werden direkt in den Glaskörper gegeben. Dieser Vorgang wird als sogenannte IVOM (Intravitreale operative Medikamentenapplikation) bezeichnet. Im Rahmen der Behandlung übernimmt der Glaskörper des Auges die Funktion eines Medikamentenreservoirs: Im Verlauf der folgenden Monaten gelangen Wirkstoffe aus dem Reservoir kontinuierlich zu Ader- und Netzhaut. Die IVOM findet ambulant und unter lokaler Betäubung über eine sehr feine Kanüle statt. Nach wenigen Minuten ist der Eingriff abgeschlossen. Die feine Einstichstelle verschließt sich unmittelbar nach Entfernung der Kanüle selbstständig.
Wissenschaftlichen Studien zufolge führt die IVOM bei einem Großteil behandelter Patienten zu einer deutlichen Steigerung der Sehkraft. Bei mehr als 90 % der Betroffenen wurde mithilfe des Verfahrens eine Stabilisierung der Sehfähigkeit erzielt.
Intravitreale Operative Medikamentenapplikation (IVOM)
Vaskuläre Netzhauterkrankungen, wie die Altersbedingte Makuladegeneration (AMD), das Diabetische Makulaödem (DMÖ) oder Netzhautschwellungen nach Gefäßverschlüssen, aber auch bei chronisch-entzündlichen Augenerkrankungen wie der Uveitis kommt es oft zu einer schnellen und unbehandelt meist irreversibelen Sehverschlechterung. Deshalb ist die feuchte Makuladegeneration (nAMD) inzwischen die häufigste Ursache für Erblindungen nach dem 55 Lebensjahr in Deutschland und das Diabetische Makulaödem die häufigste Ursache für schwerwiegende Sehminderung unter den Erwerbstätigen.
Anwendungsgebiete der IVOM
Bei diesen Netzhauterkrankungen kann eine Medikamenteneingabe (IVOM) in den Glaskörperraum helfen. Die Medikamenteneingabe in den Glaskörperraum ist als minimal-invasives Verfahren anzusehen. Der Glaskörperraum wirkt hierbei als Medikamentenreservoir: Er gibt nach erfolgreicher Medikamteneingabe über mehrere Wochen lang ständig etwas vom Wirkstoff an die Netzhaut und Aderhaut ab. Damit werden retinale Erkrankungen und insbesondere Makulaerkrankungen direkt therapierbar. In den Folgejahren ist die Behandlungszulassung für entsprechende Medikamente nach und nach auch auf diabetische Augenerkrankungen, Netzhautthrombosen und seit kurzem auch zur Behandlung von Netzhautschäden durch Regenbogenhautentzündungen (Uveitis) bzw. hohe Kurzsichtigkeit erweitert worden.
In Studien konnte bei bis zu 40% der Patienten eine Verbesserung der Sehfähigkeit gezeigt werden. Insgesamt profitierten über 90 % der Studienpatienten von einer Stabilisierung der Sehfähigkeit. Diese Ergebnisse stellen einen Durchbruch in der Therapie der feuchten Makuladegeneration (AMD) dar. Die Anwendung dieser Medikamente ist in Deutschland jedoch streng reglementiert und wird inzwischen unter Auflagen von den meisten gesetzlichen Krankenkassen in Deutschland vollständig oder wenigsten anteilig übernommen. Die Durchführung des nur wenige Minuten dauernden Eingriffes geschieht unter sterilen Bedingungen im Op-Raum und ist in aller Regel in örtlicher Betäubung möglich. In der vorderen Lederhautregion wird mit einer sehr feinen Kanüle das Medikament in den Glaskörperraum eingespritzt. Der Stichkanal durch die Augenhülle ist so klein, dass dieser sofort nach Entfernen der Nadel wieder dicht ist. Die ins Auge eingebrachten Medikamente sind so beschaffen, dass keine Sehbeeinträchtigung durch die Substanzen eintreten kann. Eine Kontrolle der Behandlung erfolgt am Ende der Injektion und auch am nächsten Tag beim Augenarzt in der Praxis.
Navigierte Netzhaut-Lasertherapie mit dem NAVILAS® System
Eine neue Dimension an Präzision, Sicherheit und Patientenkomfort in der Netzhaut-Laserbehandlung: Die navigierte Lasertherapie mit dem NAVILAS® System.
Die Lasertherapie (auch als Photokoagulation bezeichnet) stellt seit vielen Jahren einen der wichtigsten Grundpfeiler in der Therapie bestimmter Krankheiten der Netzhaut, wie der Diabetischen Retinopathie, von Gefäßverschlüssen und Netzhautschwellungen im Bereich der Stelle des schärfsten Sehens (Makula), aber auch bei Netzhautlöchern dar. Als meist an der Spaltlampe manuell durchgeführtes Routineverfahren ist diese seit langem etabliert, jedoch ließ die Netzhaut-Lasertherapie bisher die Vorteile digitaler, computergestützter Präzision vermissen. Eine neue Behandlungsform ist die navigierte Netzhaut-Laserbehandlung mit dem NAVILAS® System, die deutliche Vorteile gegenüber der konventionellen, manuell durchgeführten Lasertherapie bietet. Ausgehend von der rasanten technologischen Entwicklung in der refraktiven Chirurgie wurde an der Augenklinik der Ludwig-Maximilians-Universität München unter maßgeblicher Beteiligung von Herrn Prof. Dr. Marcus Kernt, zusammen mit der Firma OD-OS erstmals ein FDA und CE zertifiziertes Lasersystem mit implementierter retinaler Navigation entwickelt und dieses erfolgreich in den klinischen Alltag eingeführt.
Vorteile des Netzhaut-Lasersystems
Durch das im Navilas® System erstmals für die Laserbehandlung im Auge integrierte, computergestützte Eye-Tracking gleicht der Laser automatisch und mit hoher technischer Präzision und Sicherheit die Augenbewegungen des Patienten während der Laserbehandlung aus und garantiert so, dass nicht unbeabsichtigt ‚falsch‘ behandelt wird. Dadurch ist Ihre Netzhaut-Laserbehandlung noch sicherer und genauer. Außerdem ist durch das System eine digitale Behandlungsplanung möglich, die dabei direkt auf diagnostische Daten einer vorangegangen Untersuchung (z.B. Fluoreszenz-Angiographie, OCT etc.) zurückgreift und die entscheidenden Therapieinformationen in die eigentliche Behandlung mit integriert und damit ein optimales Behandlungsergebnis ermöglicht. Wissenschaftliche Studien konnten nachweisen, dass sich so, beispielsweise die Anzahl der notwendigen Nachbehandlungen beim Diabetischen Makulaödem auf weniger als die Hälfte reduzieren lässt.
Auch bei Patienten die regelmäßig Medikamenteneingaben in das Auge benötigen (IVOM, Intravitreale operative Medikamentenapplikation), wird durch eine Kombination mit der navigierten Netzhaut-Lasetherapie (Navilas®) die Anzahl der benötigten Spritzen deutlich reduziert. Die neue Laserbehandlung mit Navilas® wird nachweislich von den Patienten im Durchschnitt als wesentlich schmerzärmer, als eine konventionelle Netzhaut Laserbehandlung empfunden. Prof. Dr. Kernt zählt zu den ersten Anwendern von Navilas und hat wesentlich zur Entwicklung dieses hochkarätigen, neuen Behandlungsystems beigetragen. Wir freuen uns sehr Ihnen in unserer Praxis diese neue Behandlungsoption anbieten zu können!
Diagnose des Makulaödems
Ein Diabetisches Makulaödem kann mithilfe unterschiedlicher Verfahren diagnostiziert werden:
Hochauflösende Optische Kohärenztomographie (OCT)
Erkrankungen an der Netzhaut und insbesondere im Bereich der Stelle des schärfsten Sehens (Makula) verändern das Sehen und führen häufig zu Einschränkungen der Sehkraft. Dies kann beispielsweise bei Erkrankungen der Makula, wie der Altersabhängigen Makuladegeneration (AMD) und der diabetische Retinopathie der Fall sein. Weitere, unter Umständen folgenschwere Erkrankungen sind das Makulaforamen oder bestimmte Auflagerungen auf der zentralen Netzhaut, wie sie bei der epiretinalen Gliose, auch Macularpucker genannt, vorkommen können. Wichtig für eine erfolgreiche und gezielte Behandlung ist hierbei oft die Früherkennung und die genaue Diagnosestellung. Der technische Fortschritt der letzten Jahre hat auch die Bildgebung in der Augenheilkunde revolutioniert und so unser Verständnis bei einer Vielzahl von Erkrankungen von Netz- und Aderhaut, aber auch des Glaskörpers und der vitreo-retinalen Grenzfläche grundlegend verändert, erweitert und verbessert.
Die Schlüsseltechnologie der letzten zehn Jahre für die Ophthalmologie ist sicher die optische Kohärenztomographie (OCT). Insbesondere die hochauflösende Optische Kohärenztomographie (OCT) ist heute eines der wichtigsten nicht-eingreifenden Verfahren. Die Netzhaut ist in verschiedenen Schichten aufgebaut. Bei Erkrankungen der Netzhaut zeigen sich oft bereits im Anfangsstadium Veränderungen in der Feinstruktur der Netzhaut mit Veränderungen der Dicke und Struktur der einzelnen Schichten. Diese Frühveränderungen sind bei der Untersuchung des Augenhintergrundes mit dem Augenspiegel in der Regel nicht erkennbar. Neben Verbesserungen der Auflösung hat die Erhöhung der Scangeschwindigkeit zu einer noch genaueren Befunderhebung geführt, die letztendlich Ihren Augen zu gute kommt. In der Augenarztpraxis Prof. Dr. Kernt & Kollegen haben wir die Möglichkeit Ihre Netzhaut mittels Spectral-Domain Technologie besonders hochaufösend zu untersuchen und verfügen über das derzeit einzige kommerziell erhätliche Gerät, mit dem gleichzeitig auch eine Funktionsuntersuchung der zentralen Netzhaut (Mikroperimetrie) möglich ist und beide Befundkategorien tatsächlich eins zu eins korreliert werden können. Dadurch ist es möglich, die mit der OCT detektierten morphologischen Veränderungen in direkten Bezug zu möglichen fuktionellen Einschränkungen (z. B. Stellen unscharfen Sehens im Gesichtsfeld) zu stellen. Bei der OCT Untersuchung wird die Netzhaut mit einem schwachen Laserlicht abgetastet. Die Reflexionen der Lichtsignale an den verschiedenen Netzhautstrukturen werden gemessen und von einem Computersystem in Bilder umgewandelt. Durch das Laserlicht entsteht eine hohe Messgenauigkeit mit detailreichen Bildern, die einen realen Einblick in die Netzhautschichten geben. Die Untersuchung mit dem OCT geht schnell, tut nicht weh und bringt keinerlei Beeinträchtigungen mit sich. Berührungsfrei tastet der Laser den Augenhintergrund ab, während Sie bequem auf dem Behandlungsstuhl sitzen.
Leider ist die OCT Untersuchung, wie viele andere aktuelle und wichtige Errungenschaften der Medizin, nicht Teil des Leistungskatalogs der gesetzlichen Krankenkassen, Privatkassen erstatten die Untersuchungskosten aber in der Regel. Wir möchten Ihnen aber dennoch die optimale Diagnostik und Behandlung für Ihre Augen anbieten. Sollte Ihre Kasse die Kosten beispielsweise für die OCT nicht übernehmen haben Sie die Möglichkeit, die Untersuchung in unserer Praxis als individuelle Gesundheitsleistung wahrzunehmen.
Netzhaut-Gefässdarstellung mittels Floureszenzangiographie (FLA)
Mit Hilfe der Fluoreszenzangiographie (FLA) können wir in einzigartiger Weise das Gefäßsystem Ihrer Netzhaut mit einem Farbstoff darstellen. Deshalb ist diese Untersuchung insbesondere bei allen Gefäßerkrankungen der Netzhaut von besonderer Wichtigkeit. Es wird dabei ein gelb-grün fluoreszierender Farbstoff namens Fluoreszein verwendet, der in eine Armvene gespritzt wird. Dabei wird festgestellt, wie gut die Netzhaut des Auges durchblutet ist. Diese Information ist vor allem bei Diabetikern, Patienten mit Altersbedingter Makuladegeneration (AMD), Gefäßverschlüssen und Durchblutungsstörungen, aber auch bestimmten Tumoren sehr wichtig. Mit der FLA lassen sich Erkrankungen der Netzhaut oder der Adergefäße beurteilen. Das Verfahren ist schmerzlos und birgt nur geringe Risiken, wie eine mögliche Übelkeit oder Gelbfärbung der Haut.
Ablauf der Fluoreszenzangiographie
Zu Beginn der Fluoreszenzangiographie werden Fotos von der Netzhaut des Patienten im normalen Ruhezustand des Auges gemacht. Dann wird das Auge unter besonderen Lichtverhältnissen fotografiert, um einen besseren Kontrast zwischen der Netzhaut und den Blutgefäßen zu gewinnen.
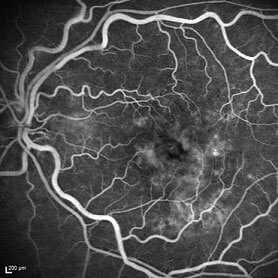
Wenn diese Bilder gemacht sind, wird dem Patienten ein fluoreszierender Farbstoff in die Vene gespritzt. Dieser Farbstoff breitet sich im ganzen Körper und vor allem den Augen gut aus. Das Auge wird nun mit kurzwelligem, blauen Licht bestrahlt. Daraufhin werden in regelmäßigen Abständen weitere Aufnahmen der Augen des Patienten gemacht und die Verteilung des Farbstoffs in diesen beobachtet. Abhängig von der Zeit, die der Farbstoff benötigt, um sich im Auge zu verteilen, kann beurteilt werden, ob die Gefäße gesund sind, eventuell Flüssigkeit austritt, oder Verengungen vorliegen.
Ultra-Weitwinkel Netzhautuntersuchung mit Optomap®
Der umfassende Blick auf die ganze Netzhaut – auch ohne lästiges Weittropfen: Ultra-Weitwinkel Netzhautuntersuchung mit Optomap®.
Insbesondere bei Patienten die an Diabetes mellitus leiden, aber auch kurzsichtigen Menschen, Patienten mit chronischen Entzündungen im Auge (Uveitis etc.) aber auch einer Reihe anderer Augenerkrankungen (Makuladegeneration, AMD aber beispielsweise auch bei Bluthochdruck) sind Vorsorge- und regelmäßige augenärztliche Kontrolluntersuchungen des Augenhintergrunds sehr wichtig. Um die Netzhaut, den Sehnerv und andere wichtige Strukturen des Augeninneren sicher und genau beurteilen zu können, muss in der Regel die Pupille weit getropft werden. Das kann für Sie als Patient ein unscharfes Sehen über mehrere Stunden bewirken und hat auch zur Folge, dass Sie laut Gesetz für ca. 3 Stunden nicht Auto fahren dürfen.
Eine Möglichkeit um in vielen Fällen das unbeliebte Weitstellen der Pupillen zu vermeiden stellt die Ultra-Weitwinkel Netzhautuntersuchung mit dem Optomap® SLO dar, mit der nicht nur der hintere Pol der Netzhaut, sondern zudem bis zu 200° der peripheren Netzhaut auf einem Scan abgebildet werden kann. Damit kann eine Vielzahl dieser Erkrankungen sicher beurteilt werden. Wenn tatsächlich der Verdacht auf eine schwerwiegende Erkrankung besteht oder bestimmte Symptome dies erfordern, ist manchmal das Weitstellen der Pupillen nicht zu umgehen, kann aber durch diese neue Diagnostikmethode auf ein notwendiges Maß reduziert werden.
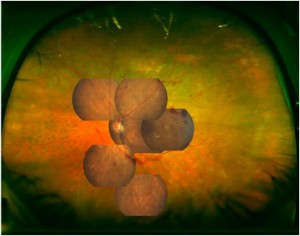
Da mit dem Optomap® Ultra-Weitwinkel SLO auch oberflächliche und tiefere Netzhautschichten getrennt dargestellt und zudem die Fundus-Autofluoreszenz (FAF) detektiert werden kann, lassen sich durch diese Untersuchungsmethode zusätzlich wichtige Informationen über die Funktionsfähigkeit Ihrer Netzhaut feststellen, die durch die reine Funduskopie in dieser Form nicht beurteilt werden könnten. Dr. Kernt arbeitet auch wissenschaftlich seit vielen Jahren mit diesem Abbildungsverfahren und gilt als einer der führenden Experten auf diesem Gebiet. Wir arbeiten in unserer Praxis mit dem neuesten System des Optomap® Ultra-Weitwinkel SLO und beraten Sie gerne, ob diese Untersuchung für Sie sinnvoll ist.
In unserer Augenarztpraxis in München informieren wir Sie gerne umfassender rund um das Makulaödem.
Kontakt
Augenarzt in München
Prof. Marcus Kernt & Kollegen
Forstenrieder Allee 59
81476 München
Sprechzeiten
Mo - Mi. 9:00 - 18:00 Uhr
Do. nach Vereinbarung
Fr. 9:00 - 15:00
sowie nach Vereinbarung
Terminvereinbarung
Wir freuen uns Sie in bei unserem Augenarzt in München Prof. Dr. Marcus Kernt begrüßen zu dürfen. Zur Terminvereinbarung rufen Sie an oder schreiben Sie uns über unser Kontaktformular: